Sinonimi: patologia degenerativa-distruttiva dell'apparato muscolo-scheletrico, patologia dell'apparato muscolo-scheletrico.
Codice ICD-10: M42.
L'osteocondrosi è una lesione degenerativa-distruttiva della colonna vertebrale che colpisce i dischi intervertebrali, l'apparato legamentoso e articolare, nonché i corpi vertebrali. La patologia provoca instabilità e curvatura delle vertebre con lo sviluppo della sindrome del dolore acuto. Il trattamento prevede l'eliminazione della sindrome infiammatoria mediante l'assunzione di FANS e condroprotettori per rallentare i processi di distruzione ossea.
L'osteocondrosi si verifica a causa della distruzione delle strutture ossee e del collagene. Inoltre, la patologia è accompagnata da disturbi del metabolismo minerale, che causano la perdita di forza del tessuto osseo. Ciò porta allo spostamento dei dischi intervertebrali, all'interruzione dell'integrità delle articolazioni e delle vertebre. La malattia è soggetta a progressione. In assenza di terapia, l'osteocondrosi progredisce, il che contribuisce alla cattiva circolazione e alla comparsa di mal di testa. In alcuni casi, la lesione può portare ad un’ernia.
Quanto è comune l'osteocondrosi?
La malattia è abbastanza comune. Secondo l'OMS questa patologia colpisce dal 45 all'85% della popolazione mondiale. Principalmente l'osteocondrosi si sviluppa tra le persone di età compresa tra 30 e 35 anni. In alcuni casi, la malattia si sviluppa in persone di età più giovane. Le donne e gli uomini si ammalano altrettanto spesso.
Tipi e stadi dell'osteocondrosi
Classificazione dell'osteocondrosi in base al livello di danno alla colonna vertebrale:
- polisegmentale (diffuso);
- sacrale;
- lombare;
- Petto;
- cervicale.
Classificazione in base ai cambiamenti radiografici:
- Stadio 0 – nessun cambiamento nel disco intervertebrale.
- Stadio 1 – trauma prevalentemente interno al disco con lievi modifiche.
- Fase 2 – danno significativo alla parte interna del disco mantenendo la superficie esterna.
- Stadio 3 – danno all'intero disco: le crepe si estendono alla superficie esterna del disco, che può portare alla sua estrusione nello spazio intervertebrale.
Classificazione in base alle manifestazioni funzionali e cliniche:
- Stadio 1 – l’attività funzionale del segmento interessato è preservata, si nota un leggero dolore nella sede della lesione.
- Stadio 2 – a causa delle sublussazioni dei corpi vertebrali, dello schiacciamento delle terminazioni nervose e della protrusione del disco, il funzionamento della colonna vertebrale inizia ad essere interrotto. Il dolore nel sito della lesione aumenta.
- Stadio 3 – a causa della deformazione della colonna vertebrale compaiono ernie dei dischi intervertebrali. Il dolore diventa più intenso.
- Fase 4 – il paziente praticamente perde la capacità di muoversi. La mobilità del segmento spinale è praticamente assente e viene rilevata una significativa tensione muscolare. Si segnala la disabilità.
Stadi clinici dell'osteocondrosi
Man mano che il processo patologico si sviluppa, porta con sé una serie di cambiamenti caratterizzati da determinati sintomi.
- Stadio preclinico dell'osteocondrosi (1o grado). Si notano modifiche minori. Il dolore appare e diventa più pronunciato quando ci si piega e si gira, si avverte un rapido affaticamento e tensione nei muscoli della schiena. Per la correzione sono sufficienti un ciclo di condroprotettori e un regolare sistema di terapia fisica.
- Stadio clinico dell'osteocondrosi (grado 2). Viene rilevata instabilità tra le vertebre. Il dolore diventa intenso, irradiandosi alle braccia, alle spalle o agli arti inferiori, intensificandosi quando si gira e si piega. Ciò è dovuto ad una diminuzione dell'altezza dei dischi intervertebrali. I pazienti riferiscono affaticamento, confusione, mal di testa e riduzione delle prestazioni. Il trattamento comprende agenti farmacologici, unguenti, correzione fisioterapica e sistema di terapia fisica.
- Formazione di protrusione erniaria (3° grado). Il dolore diventa più intenso e si manifesta non solo nel sito della lesione, ma anche in luoghi di possibile irradiazione. I muscoli iniziano a perdere forza dinamica, gli arti diventano insensibili. Vengono rilevati dischi intervertebrali erniati. La mobilità della colonna vertebrale diminuisce. I pazienti sono preoccupati per debolezza e vertigini. È necessario risolvere il problema dell'intervento chirurgico.
- Distruzione dei dischi intervertebrali (grado 4). I dischi iniziano a essere sostituiti dal tessuto connettivo. La lesione può coinvolgere diversi segmenti vertebrali. Tuttavia, il grado di distruzione in essi contenuto può variare. Si verifica incoordinazione dei movimenti, aumento del mal di testa e delle vertigini e comparsa di acufeni.
Cause
Le principali cause dello sviluppo dell'osteocondrosi.
- Peso corporeo in eccesso.
- Disturbi nutrizionali: mancanza di alimenti contenenti calcio e vitamina D.
- Cattiva postura e concomitante patologia dell'apparato muscolo-scheletrico (piedi piatti, reumatismi, scoliosi, lordosi e cifosi).
- Inattività fisica: lavoro sedentario, mancanza di attività fisica.
- Lesione spinale traumatica.
- Eccessiva attività fisica che danneggia i tessuti del corpo.
- Predisposizione genetica allo sviluppo della malattia.
- Formazione impropria del tessuto del sistema muscolo-scheletrico.
Esistono numerosi fattori di rischio per la formazione dell'osteocondrosi che, se esiste una predisposizione, possono innescare l'insorgenza della malattia.
I principali sono i seguenti:
- Ipotermia prolungata e frequente.
- Degenerazione dei tessuti legata all'età.
- Malattie dell'arco del piede, che portano al sovraccarico della colonna vertebrale.
- Disturbi metabolici (perdite legate all'età di composti di condroitina e glucosamina).
- Sovraccarico cronico della colonna vertebrale dovuto all'uso prolungato di scarpe scomode e strette.
- Fattori di rischio professionale (lavoro in posizione forzata, sobbalzi del corpo e svolte frequenti, sollevamento di carichi pesanti).
- Caratteristiche del microclima: una combinazione di alta umidità e bassa temperatura.
- Brusca interruzione dell'attività sportiva e riduzione dell'attività fisica.
- Stress frequente, tensione nervosa, che provoca l'attività spasmodica dei muscoli che deformano il segmento spinale.
Sviluppo della patologia
I fattori di cui sopra causano uno stress eccessivo sulle vertebre. Ciò porta allo spasmo muscolare. Si verificano disturbi nella circolazione sistemica, l'efficienza dei processi metabolici viene interrotta - si formano cambiamenti degenerativi.
I dischi intervertebrali si deformano e si assottigliano e cominciano a sporgere oltre la colonna vertebrale.
Ci sono quattro fasi principali nello sviluppo dell'osteocondrosi.
- Fase uno. La quantità di umidità contenuta nel nucleo del disco intervertebrale diminuisce. Si appiattisce, risultando in spazi più piccoli tra le vertebre. La cartilagine inizia a ricoprirsi di piccole crepe. Di norma, nella prima fase della formazione della malattia, il paziente non avverte dolore.
- Fase due. Quando lo spazio intervertebrale si contrae, l'apparato legamentoso e muscolare inizia a contrarsi. Ciò contribuisce all'eccessiva mobilità del segmento spinale e al suo spostamento.
- Fase tre. Come risultato della progressione dei processi di degenerazione, si verifica la protrusione (estrusione) del disco e la sublussazione dei corpi vertebrali.
- Fase quattro. Gli osteofiti (spine ossee) iniziano a formarsi nello spazio intervertebrale. Stabilizzano parzialmente il segmento spinale patologicamente mobile e prevengono le lussazioni. Nel tempo, il loro numero aumenta in modo significativo. Ciò porta ad una perdita quasi completa della mobilità spinale. Allo stesso tempo, i nervi e i vasi sanguigni situati vicino alle vertebre iniziano a essere feriti.
Sintomi di osteocondrosi in diverse parti
I sintomi dell'osteocondrosi sono strettamente correlati all'area danneggiata del segmento spinale e alla gravità del danno.
Danni alla colonna cervicale
Oltre al dolore al collo, i pazienti spesso riferiscono i seguenti sintomi non specifici:
- Diminuzione dell'acuità visiva.
- Fischi e rumori nelle orecchie.
- Vertigini.
- La comparsa di macchie colorate davanti agli occhi e lo sfarfallio delle “mosche”.
- Aumento della pressione sanguigna.
- Diminuzione dell'acuità uditiva.
- Apnea notturna (russare).
- Parestesie (ridotta sensibilità) degli arti superiori, del collo e della pelle del viso.
- Cambiare la forza della voce.
- Attacchi di svenimento.
- Mal di testa nelle regioni parietale, temporale e occipitale. Si intensifica durante il movimento.
Danni alla colonna vertebrale toracica
- Forte dolore tra le scapole.
- Dolore quando si fanno respiri profondi e acuti.
- Parestesia (intorpidimento) della pelle della schiena, dell'addome e del torace.
- Difficoltà nel sollevamento degli arti superiori.
- Dolore nella zona del cuore per lungo tempo. La natura è acuta, lancinante, acuta, con un punto specifico di dolore che il paziente può indicare.
- Difficoltà a piegarsi.
Osteocondrosi della colonna lombare e sacrale
- Lombalgia – dolore alla colonna lombare e sacrale, che si irradia agli arti inferiori. Può intensificarsi con i movimenti nel segmento interessato.
- Iperidrosi (aumento della sudorazione).
- Sensazione di freddo agli arti inferiori a una temperatura corporea confortevole.
- Tensione costante nel corsetto muscolare lombare.
- Sensazioni di formicolio e di formicolio agli arti inferiori.
- Cambiamenti di potenza negli uomini.
- Irregolarità del ciclo mestruale nelle donne.
Con un lungo decorso di osteocondrosi, i segmenti interessati, di regola, crescono insieme. In questo caso, i sintomi principali sono difficoltà di mobilità e il dolore è significativamente ridotto.
Caratteristiche nelle donne e negli uomini
Non ci sono differenze significative nel decorso dell'osteocondrosi negli uomini e nelle donne. Solo i sintomi autonomici aggiuntivi differiscono rispetto allo sfondo delle lesioni lombari. Negli uomini il processo può essere accompagnato da disfunzioni sessuali, nelle donne da cicli mestruali irregolari. Al momento della menopausa, le donne possono manifestare sintomi più gravi di osteocondrosi cervicale. Ciò è dovuto alle conseguenze della disfunzione ormonale, che causa un’ulteriore vasocostrizione.
Con cosa si può confondere l'osteocondrosi?
- Spondilite anchilosante della spondilite anchilosante. È caratterizzato da un danno ascendente graduale alla colonna vertebrale con fusione dei segmenti spinali. Porta alla mancanza di mobilità.
- Reumatismi. Di norma, è accompagnato da danni alle valvole cardiache e alle grandi articolazioni.
- Artrite reumatoide. Oltre alle lesioni delle piccole articolazioni delle mani e dei piedi, possono essere rilevate lesioni renali.
- Urolitiasi, annessite. Il dolore può irradiarsi alla colonna lombare. Per chiarire la diagnosi, è necessaria un'ecografia.
- Malattia coronarica. Il monitoraggio Holter è necessario per escludere attacchi di angina pectoris, che ricordano il dolore dovuto all'osteocondrosi toracica.
Sondaggi
- Colloquio clinico ed esame da parte di un medico. Consente di stabilire i sintomi, escludere patologie concomitanti e selezionare gli esami diagnostici necessari.
- Radiografia della colonna vertebrale. Consente di determinare la natura dei cambiamenti nei corpi vertebrali, valutare il grado di restringimento dello spazio articolare, la presenza e la dimensione degli osteofiti.
- La risonanza magnetica (MRI) visualizza le strutture ossee e le sporgenze erniate dei dischi intervertebrali.
- La TC (tomografia computerizzata) ha una risoluzione meno informativa rispetto alla risonanza magnetica. È difficile determinare la presenza e la dimensione di una protrusione erniaria.
- Scansione ecografica duplex. Il metodo viene utilizzato quando è necessario identificare lesioni vascolari aterosclerotiche. Viene valutata la velocità del flusso sanguigno e la presenza di restringimento del letto angolare.
- La mielografia è un metodo di esame a raggi X che utilizza un agente di contrasto. Permette di determinare la presenza di un'ernia.
I metodi di ricerca per l'osteocondrosi sono prevalentemente strumentali, poiché la diagnostica di laboratorio non rivela cambiamenti significativi. Per effettuare una diagnosi differenziale con alcune patologie reumatologiche (reumatismi, spondilite anchilosante, artrite reumatoide, osteoporosi), si consiglia di effettuare numerosi esami: emocromo, VES, PCR, urea, fattore reumatoide, ASL-O, fibrinogeno, concentrazione di calcio nel sangue.
Metodi di trattamento
Terapia farmacologica
Include antidolorifici e farmaci antinfiammatori sotto forma di iniezioni e compresse. Unguenti e creme vengono applicati localmente. Il loro numero viene selezionato in base alla gravità della sindrome del dolore.
I condroprotettori sono usati per trattare l'osteocondrosi. Sono preferite le preparazioni combinate con una combinazione di condroitina e glucosamina. La condroitina ripristina la superficie articolare, favorendo la rigenerazione del tessuto osseo, mentre la glucosamina favorisce la rigenerazione dell'apparato legamentoso. Questi farmaci richiedono un ciclo di almeno 3 mesi, 2 volte l'anno.
Fisioterapia
Vengono utilizzate tecniche di correzione laser, elettroforesi e fonoforesi, magnetoterapia e correnti a bassa frequenza. Ciò consente di ridurre il dolore nel segmento interessato e prolungare la possibilità di attività funzionale della colonna vertebrale.
Esercizio terapeutico
Un sistema di allenamento ben scelto consente di rafforzare l'apparato legamentoso e muscolare. Ciò impedisce la formazione di protuberanze erniarie e lo sviluppo di sublussazioni. Inoltre normalizza il metabolismo dei dischi intervertebrali e migliora la circolazione sanguigna locale.
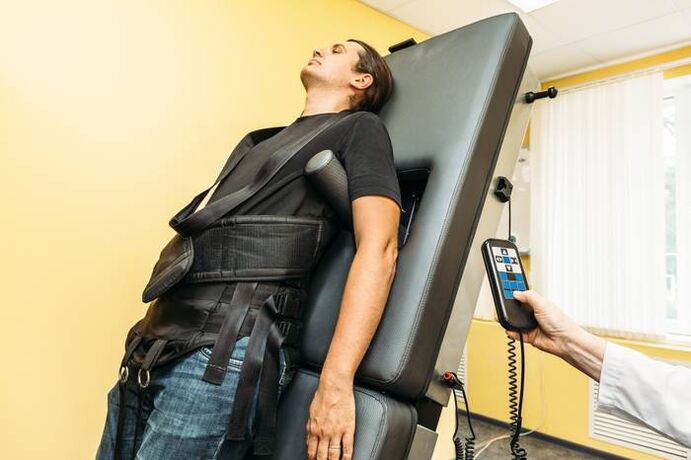
Estensione della colonna vertebrale (trazione)
La trazione scheletrica mediante attrezzature moderne viene utilizzata al di fuori del periodo di riacutizzazione. Ciò aiuta a mantenere l'elasticità dell'apparato legamentoso e la distanza tra le vertebre. Questo accorgimento permette di mantenere l'elasticità della struttura muscolare della schiena.
Massaggio
Elimina l'attività spasmodica dei muscoli spinali. Ciò porta ad una riduzione dei sintomi del dolore, normalizza l'afflusso di sangue e porta al rafforzamento del sistema muscolo-scheletrico (legamenti e muscoli).
Riflessologia
Permette di ridurre i sintomi focali del dolore influenzando alcune zone riflesse.
Per ottenere un effetto clinico è necessario l’uso regolare di questi metodi in combinazione.
Trattamento chirurgico dell'osteocondrosi
Utilizzato in caso di inefficacia della terapia conservativa.
In presenza di ernia intervertebrale è preferibile la terapia microchirurgica.
Rimozione del disco interessato e sostituzione con un impianto. Ciò consente di ripristinare la distanza intervertebrale ed eliminare i sintomi dell'osteocondrosi.
Complicazioni e prognosi
- Attacchi di emicrania.
- Restringimento (stenosi) del canale spinale.
- La distonia vegetativa-vascolare è un aumento dell'attività del sistema nervoso simpatico, che porta a picchi di pressione sanguigna.
- La radicolite è un'infiammazione delle terminazioni nervose.
- Sciatica – dolore agli arti inferiori e ai glutei associato a danni al nervo sciatico.
- La lombalgia è una sindrome dolorosa grave nella regione lombare.
- L'ernia di Schmorl è uno spostamento del disco intervertebrale nella cavità della vertebra stessa.
Con un approccio integrato: una combinazione di metodi farmaceutici, correzione fisioterapica e metodi di terapia fisica può ridurre significativamente la progressione della malattia.
Prevenzione
- Mantenere una postura corretta.
- Evitare l'inattività fisica.
- Prevenzione delle lesioni spinali e del sollevamento di carichi pesanti.
- Acquisto biancheria da letto ortopedica.
- Se la posizione è scomoda durante il lavoro, si consiglia di indossare un corsetto speciale.
- Eseguire una terapia fisica mirata a mantenere l'attività dei muscoli della schiena.
- Evitare l'ipotermia.
























